Die Behandlung des Reizdarmsyndroms stellt aufgrund der wechselnden und vielseitigen Symptomatik eine Herausforderung dar. Evidenzbasierte Probiotika gewinnen aufgrund wachsender Erkenntnisse zur Ätiologie des Reizdarmsyndroms immer mehr an Bedeutung in der Therapie. Vor allem Probiotika, die symptomübergreifende Effekte zeigen, können in der Behandlung besondere Vorteile bieten. Dies spiegelt sich auch in einer Umfrage zum Therapie-Management von Allgemeinmediziner:innen wider.
Das Reizdarmsyndrom (RDS; Irritable Bowel Syndrome) ist eine chronische, gastrointestinale Erkrankung mit einem diversen Beschwerdebild. Als Grundlage zur Definition des RDS gelten chronische, das heißt seit über drei Monaten bestehende oder wiederkehrende Symptome, die in der Regel mit Stuhlgangsveränderungen einhergehen. Bei den meisten Patient:innen stehen Bauchschmerzen im Fokus der Beschwerden, welche mit Diarrhoe, Obstipation, Blähungen oder abdomineller Distension assoziiert sein können (Schmulson MJ, Drossman DA. What Is New in Rome IV. J Neurogastroenterol Motil. 2017; 23 (2): 151–63.). Einige Patient:innen klagen jedoch auch primär über Blähungen und abdominelle Distension (Update S3-Leitlinie Reizdarmsyndrom: Definition, Pathophysiologie, Diagnostik und Therapie des Reizdarmsyndroms der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und der Deutschen Gesellschaft für Neurogastroenterologie und Motilität (DGNM); Juni 2021 – AW MF-Registriernummer: 021/016).
Aufgrund des vielseitigen Symptomkomplexes und variabler, länderspezifischer Definitionen ist die „tatsächliche Inzidenz“ des RDS schwer erfassbar. Da keine organischen Veränderungen als Basis für eine Diagnose herangezogen werden können, beruht die Diagnosestellung nicht nur auf Positivkriterien sondern in der Regel auch auf einer Ausschlussdiagnostik. Im Schnitt wird weltweit von einer elfprozentigen Inzidenz ausgegangen, wobei Frauen häufiger betroffen zu sein scheinen als Männer (Lovell RM, Ford AC, Global prevalence of and risk factors for irritable bowel syndrome: a meta-analysis. Clin Gastroenterol Hepatol. 2012; 10 (7): 712–21 e4). In Deutschland wurde die Inzidenz im Rahmen einer Kohortenstudie, auf Basis der Rom III Kriterien, auf circa 15 Prozent geschätzt (Wittkamp P et al., Prävalenz des Reizdarmsyndroms nach den Rom-III-Kriterien in Deutschland und Zusammenhänge mit potentiellen Risikofaktoren. Z Gastroenterol 2012).
Veränderungen der Darm-Mikrobiota sind mit zahlreichen Erkrankungen, unter anderem mit dem Reizdarmsyndrom, assoziiert.
Bildnachweis: AdobeStock_279829306_picture-waterfall
Komplexe pathophysiologische Mechanismen
Lange galt das RDS als eine rein funktionelle Darmerkrankung. Auch heute ist die Pathogenese dieser multifaktoriellen Erkrankung noch nicht vollständig geklärt. Inzwischen sind aber verschiedene pathophysiologische Veränderungen und Einflussfaktoren beschrieben, die mit dem RDS assoziiert sind. Hierzu gehören beispielsweise genetische Faktoren und intestinale Motilitätsstörungen. Aber auch enterale Infekte, Antibiotika-Behandlungen oder psychischer Stress können das RDS triggern (Enck P et al., Irritable bowel syndrome. Nat Rev Dis Primers. 2016; 2: 16014).
Besonders die Rolle des intestinalen Mikrobioms steht aktuell im Fokus der Forschung. Veränderungen des natürlichen Gleichgewichts der Mikrobiota, sogenannte Dysbiosen, können vielfältige Auswirkungen auf den Organismus haben. Studien konnten Assoziationen zwischen Dysbiosen und unterschiedlichen Erkrankungen aufzeigen – so auch für das RDS. Es zeigte sich, dass RDS-Patienten im Vergleich zu Gesunden Veränderungen der Mikrobiota aufweisen können, und zwar sowohl hinsichtlich der Anzahl der Darmbakterien, als auch deren Zusammensetzung. Die Ausprägung dieser Dysbiose kann sogar mit dem Schweregrad der Erkrankung korrelieren (Tap J et al., Identification of an Intestinal Microbiota Signature Associated With Severity of Irritable Bowel Syndrome. Gastroenterology. 2017; 152 (1): 111–23 e8).
Die genauen Zusammenhänge zwischen der Mikrobiota und der Pathophysiologie des RDS sind zwar noch nicht eindeutig geklärt, es sind aber einige Hypothesen beschrieben. Es wird davon ausgegangen, dass Veränderungen der Mikrobiota die Permeabilität der intestinalen Barriere (Darmbarriere) beeinflussen. Diese Veränderungen können dazu führen, dass Substanzen aus dem Darmlumen, wie beispielsweise bakterielle Antigene, die Darmbarriere vermehrt passieren können. Eine erhöhte intestinale Permeabilität ist häufig mit einer viszeralen Hypersensitivität assoziiert. Dies bedeutet, dass die Reizschwelle sensorischer Nerven in der Darmwand reduziert ist – wodurch Schmerzen begünstigt werden. Sowohl das Phänomen der viszeralen Hypersensitivität als auch das einer erhöhten Permeabilität der intestinalen Barriere konnte in Untersuchungen an RDS-Patient:innen nachgewiesen werden (Enck P et al., Irritable bowel syndrome. Nat Rev Dis Primers. 2016; 2: 16014).
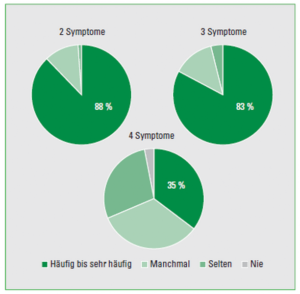
Abbildung 1: Schematische Darstellung der Häufigkeit von gleichzeitig oder alternierend auftretenden RDS Leitsymptomen (modifiziert nach Madisch et al., 2020). Laut einer Umfrage unter Allgemeinmediziner:innen und Internist: innen weisen RDS-Patienten häufig bis sehr häufig 2 oder 3 typische RDS Symptome auf.
Therapiemanagement aus Sicht der Allgemeinmediziner:innen
Aufgrund der vielfältigen Symptomatik sollte die Behandlung von Patient:innen mit RDS individuell betrachtet werden. Da eine Heilung des RDS bislang nicht möglich ist, steht eine symptomatische Therapie grundsätzlich im Fokus. Zur spezifischen, symptomorientierten Therapie können beispielsweise Antidiarrhoika, Laxantien, Spasmolytika oder Antiflatulentia angewendet werden.
Eine Studie aus dem Praxisalltag deutscher Ärzt:innen, in Form einer deutschlandweiten schriftlichen Befragung von 487 Allgemeinmediziner:innen und Internist:innen, zeigt jedoch, dass die wechselnde Symptomatik von RDS Patient:innen eine der häufigsten Herausforderungen bei der Wahl der passenden Therapie ist (Madisch A et al., Therapeutic management of irritable bowel syndrome in the family doctor‘s practice – probiotics and phytotherapeutics are often used successfully. MMW Fortschr Med. 2020; 162 (Suppl 5): 7–13).
Die Ärzt:innen gaben an, dass ihre Patient:innen häufig bis sehr häufig an zwei oder drei der RDS-Leitsymptome – Verstopfung, Durchfall, Bauchschmerzen und Blähungen – leiden würden. Circa ein Drittel der Patient: innen leidet laut der befragten Ärzt:innen sogar an allen vier Leitsymptomen, in Kombination oder im Wechsel. Aufgrund der Vielzahl an Patient:innen mit multipler/wechselnder Symptomatik bieten Phytotherapeutika und Probiotika einen besonderen Vorteil: Diese können, je nach Pflanze bzw. Stamm, auch symptomübergreifend Linderung verschaffen.
Den Angaben der befragten Allgemeinmediziner:innen zufolge empfehlen Fachärzt:innen ihnen nach der Diagnosestellung in den meisten Fällen eine Behandlung mit
- Spasmolytika (44 Prozent),
- Phytotherapeutika (38 Prozent) und
- Probiotika (37 Prozent).
Die befragten Allgemeinmediziner:innen selbst behandeln laut der Umfrage den Großteil ihrer Patient:innen mit Phytotherapeutika oder Probiotika (76 bzw. 73 Prozent „sehr häufig bis häufig“). Dies spiegelt sich auch in der Zufriedenheit der Allgemeinmediziner:innen mit den entsprechenden Therapie-Optionen wider: Die Ärzt:innen gaben an, in jeweils 75 Prozent der Fälle mit dem Behandlungserfolg durch Phytotherapeutika und Probiotika zufrieden zu sein. Spasmolytika hingegen werden laut der Umfrage nur von 29 Prozent der befragten Allgemeinmediziner:innen häufig bis sehr häufig verwendet, während Antidiarrhoika und Laxantien sowohl vom Facharzt:in seltener empfohlen (18 bzw. 15 Prozent) als auch von den befragten Allgemeinmediziner:innen seltener angewendet werden (jeweils 12 Prozent „häufig bis sehr häufig“).

Die Effekte von Probiotika auf die Symptome des Reizdarmsyndroms hängen vom jeweiligen Stamm ab.
Bildnachweis: AdobeStock_240459868_polkadot
Die Wirkung von Probiotika ist stammspezifisch
Speziell für Probiotika wurde in dieser Studie zudem erfragt, welche Erfahrungen die befragten Allgemeinmediziner:innen hinsichtlich der Behandlung des RDS gesammelt haben. Circa sechs von zehn Ärzt:innen gaben an, zur Behandlung des RDS „immer“ oder „häufig“ Probiotika einzusetzen. Während 44 Prozent der Ärzt:innen sehr gute oder gute Erfahrungen mit Probiotika gemacht haben, gaben einige Ärzt:innen (37 Prozent) „wechselnde Erfahrungen“ an. Dies spiegelt den aktuellen Kenntnisstand zu Probiotika wider, da das Ansprechen auf eine probiotische Therapie sowohl vom Patienten, vor allem aber von der Wahl des geeigneten Probiotikums abhängig ist. Da die Wirkung von Probiotika stammspezifisch ist, sollte die Auswahl des Stammes nach der Symptomatik und der entsprechenden Evidenz / Leitlinienempfehlung erfolgen. Während manche probiotische Stämme hauptsächlich Wirkung bei Obstipations- oder Diarrhoe-Typen aufweisen, scheinen andere Probiotika besonders bei Schmerz- und Blähtypen geeignet zu sein. Die Leitlinien der World Gastroenterology Organisation (WGO) sowie der Deutschen Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS) / Deutschen Gesellschaft für Neurogastroenterologie und Motilität (DGNM; Update 2021) bieten eine Übersicht evidenzbasierter probiotischer Stämme – und helfen somit bei der geeigneten Wahl.
In der RDS-Therapie gelten vor allem verschiedene, spezifische Bakterien der Gattungen Bifidobacteria und Lactobacillus als evidenzbasiert. Ein Beispiel ist der Bakterienstamm Bifidobacterium infantis 35624, welcher auf Basis modernster Sequenzierungsmethoden inzwischen als Bifidobacterium longum 35624 reklassifiziert wurde. Der Stamm wird in der RDS-spezifischen Leitlinie der WGO als das Probiotikum mit der derzeit besten Evidenzgrundlage für die Wirksamkeit bei Reizdarmsyndrom empfohlen (Stand 2015). Auch in der kürzlich publizierten, aktualisierten Leitlinie der DGVS/DGNM wird das Bakterium als ein probiotischer Stamm gelistet, welcher an Patienten mit RDS positiv getestet wurde (Quigley EM et al., World Gastroenterology Organisation Global Guidelines Irritable Bowel Syndrome: A Global Perspective Update September 2015. J Clin Gastroenterol. 2016; 50 (9): 704–13. Update S3-Leitlinie Reizdarmsyndrom: Definition, Pathophysiologie, Diagnostik und Therapie des Reizdarmsyndroms der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und der Deutschen Gesellschaft für Neurogastroenterologie und Motilität (DGNM); Juni 2021 – AWMF-Registriernummer: 021/016). Der Bakterienstamm kann zur Linderung aller typischen RDS-Symptome angewendet werden und stellt somit eine symptomübergreifende Therapieoption dar.
Fazit
Aufgrund der vielfältigen Symptomatik und Ätiologie stehen verschiedene Behandlungsoptionen für das Reizdarmsyndrom zur Verfügung. Da die Relevanz von Dysbiosen und deren Auswirkungen auf die Darmbarriere stetig deutlicher werden, gewinnen Probiotika als Therapie-Option des Reizdarmsyndroms immer mehr an Bedeutung. Bei der Wahl eines geeigneten Probiotikums ist zu beachten, dass die Wirksamkeit symptom- und stammspezifisch ist. Daher geben Leitlinien Auskunft über evidenzbasierte Probiotika.
Priv.- Doz. Dr. med. Miriam Stengel, MHBA
Ltd. Oberärztin Klinik für Innere Medizin II, Helios Klinik Rottweil
Med. Klinik, Psychosomatik und Psychotherapie, Universitätsklinikum Tübingen
E-Mail: miriam.stengel@helios-gesundheit.de
PK 4/2021